Santé au travail : le déni des politiques publiques
Alors que la santé au travail concerne 60% de la population suisse, elle est ignorée, oubliée ou confinée dans les recoins des lois et des assurances. Plaidoyer pour qu’elle obtienne sa place dans les programmes de santé publique.
NDLR: cet article est deux fois plus long que ceux publiés habituellement par REISO. La revue a fait une exception parce qu’elle a estimé utile de donner le raisonnement complet sur ce thème complexe plutôt que de le diviser en deux avec les définitions puis les axes de travail. Cet article définit donc les concepts, décrit le fonctionnement actuel, illustre les situations et explique comment agir autrement.
Par Michel Guillemin, professeur honoraire à l’Université de Lausanne
Les objectifs du vaste domaine appelé « santé au travail » sont clairement définis par les experts internationaux [1] :
« La santé au travail a pour but la promotion et le maintien du plus haut degré de bien-être physique, mental et social des travailleurs dans toutes les professions ; la prévention de tout dommage causé à leur santé par les conditions de travail ; la protection dans leur emploi contre les risques résultant de la présence d’agents préjudiciable à leur santé ; l’affectation et le maintien des travailleurs dans un environnement adapté à leurs capacités physiologiques et psychologiques ; et, en résumé, l’adaptation du travail à l’homme et de chaque homme à son travail.
Tout, en santé au travail, doit être concentré sur 3 objectifs :
- Le maintien et la promotion de la santé des travailleurs et de leur capacité de travail.
- L’amélioration des conditions de travail pour qu’elles soient compatibles avec la santé et la sécurité.
- Le développement de culture d’entreprise et d’organisation du travail susceptibles de contribuer à la santé et à la sécurité et de promouvoir un climat social positif susceptible de favoriser l’amélioration de la productivité des entreprises. Le concept de culture d’entreprise dans ce contexte, désigne les systèmes de valeurs adoptées par une entreprise donnée. En pratique, elle se reflète dans les méthodes de gestion, dans la politique appliquée en matière de personnel, de participation, de formation et de gestion de la qualité.
»
On voit donc que les enjeux se situent principalement au niveau de la préservation de la santé de celles et ceux qui travaillent pour « favoriser l’amélioration de la productivité des entreprises » et donc le bon fonctionnement de notre société, dans les meilleures conditions possibles. En bref, il s’agit donc de la protection de la santé de la population dite « active ».
Pour des raisons historiques et culturelles, ce domaine est malheureusement resté confiné par les politiques nationales dans le cadre restreint des assurances sociales et du système législatif sur le travail, affectant son image et limitant aussi la perception de ses vraies dimensions [2] et son impact dans le domaine public.
Les intersections santé publique – santé au travail
La santé publique, elle, a pour objectif de protéger et de promouvoir la santé de toute la population. Dans ce cadre, elle surveille les maladies transmissibles et non-transmissibles, veille à informer et protéger la population contre ces maladies et à promouvoir la santé à travers des campagnes de sensibilisation et d’éducation en lien avec les facteurs délétères, tels le tabac, l’excès d’alcool, une alimentation déséquilibrée, l’activité physique, etc.
En Suisse, 60% de l’ensemble de la population est « active », elle représente donc la majorité de la population globale. Il est alors bien clair que la santé au travail est un vaste « sous-domaine » de la santé publique, visant celles et ceux qui travaillent et qui produisent la richesse du pays et garantissent le bon fonctionnement de toute la société. Malheureusement, l’importance de cette population, en tant que cible majeure des mesures de protection et de promotion de sa santé dans son cadre professionnel est pratiquement invisible dans le champ de la santé publique.
L’interface « santé au travail – santé publique » n’apparaît pas dans les politiques nationales qui manquent souvent de cohérence dans leurs objectifs et leurs stratégies.
Au niveau de l’environnement et de l’écologie, une telle interface existe aussi. La pollution menace de plus en plus la santé de la population. L’air des grandes villes, chargé de gaz et de particules toxiques affecte le système respiratoire et cardiovasculaire des enfants et des personnes vulnérables, l’eau potable est trop souvent contaminée par des agents pathogènes ou des micropolluants chimiques et la nourriture n’échappe pas à ce problème, ne serait-ce que la présence de mercure dans certains poissons. Et la pollution de l’environnement professionnel menace la santé de la population active, donc, une large part de la population globale. Il faut reconnaître que le lien étroit qui existe entre l’environnement professionnel et l’environnement général est très souvent « oublié », voire ignoré, du fait que les structures destinées à gérer ces problèmes sont différentes et ne collaborent pas entre elles. C’est le fameux problème des « silos » qui fonctionnent individuellement sans interactions les uns avec les autres.
Ce phénomène existe aussi au niveau économique et de la gestion des entreprises, dont l’impact sur la santé des personnes concernées (employés ET employeurs) et sur l’environnement est évident.
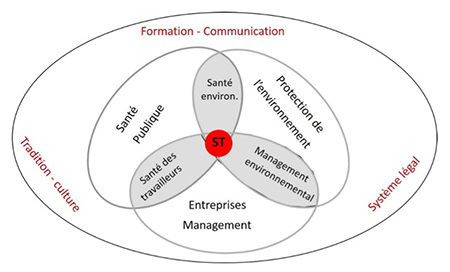
La figure 1 illustre les interfaces qui existent entre les grands domaines de notre société et la place « congrue » de la santé au travail (ST), dans le système.
Figure 1. La Santé au Travail (ST) est presque « invisible » dans notre société
Maladie «professionnelle» ou «liée au travail»?
Les enjeux de la santé au travail se situent au niveau de la reconnaissance du caractère professionnel des maladies. S’il est reconnu, les « victimes » bénéficient de traitements appropriés et de compensations si leur capacité de travail est affectée. Dans ce cas, la maladie est reconnue comme « professionnelle » et indemnisée.
Mais si le lien entre la maladie et l’activité professionnelle de la personne ne peut être établi, c’est son assurance privée (en Suisse) qui prend en charge les frais médicaux et il n’y a aucune compensation pour les autres conséquences de cette maladie sur sa qualité de vie (incapacité de travail, perte d’emploi, frais divers en lien avec la maladie et ses conséquences, etc.). Dans ce cas, la maladie sera au mieux mise dans la catégorie floue des maladies en lien avec le travail, privant ainsi les victimes d’une reconnaissance morale et d’un soutien financier précieux.
La reconnaissance du caractère professionnel de la maladie est donc cruciale pour les victimes et c’est bien là que se situe le problème car les assurances définissent des critères très stricts pour cette reconnaissance, ce qui aboutit très souvent à un refus de reconnaître la maladie comme « professionnelle ». Le doute sur le caractère professionnel de la maladie profite donc à l’assurance et non à la victime. Il ne s’agit pas d’une spécificité helvétique. Toutes les assurances sociales fonctionnent ainsi, c’est la règle du jeu dans notre société.
L’ampleur du problème en trois exemples
Pour donner une idée de l’ampleur de ce problème, on peut prendre trois exemples. Le premier concerne l’amiante, dont les dégâts sur la santé ne sont plus à démontrer. Parmi ceux-là, le mésothéliome de la plèvre ou du péritoine est le plus grave. Ce cancer est relativement spécifique, ce qui fait que sa reconnaissance en tant que maladie professionnelle est plus facile que pour d’autres cancers, tel le cancer du poumon qui est aussi provoqué par l’amiante. Mais ce dernier ne se différencie pas d’un cancer du poumon qui serait provoqué par la cigarette, donc son caractère professionnel ne sera pas reconnu si la victime est ou a été fumeuse. Les chiffres de la Caisse nationale suisse d’assurance en cas d’accidents (Suva) sont clairs : il y a un peu plus d’une centaine de nouveaux cas de mésothéliomes reconnus chaque année en Suisse et pratiquement pas de cancers du poumon dus à l’amiante. Sachant que tous les mésothéliomes ne sont pas reconnus et qu’on estime qu’il y a deux cancers du poumon pour un mésothéliome, on voit déjà que pour le seul problème de l’amiante, la proportion des cancers (mésothéliomes) reconnus ne représente que 20 à 30% de la réalité et qu’il y a donc entre 200 et 300 victimes non reconnues qui doivent assumer elles-mêmes leur maladie ce qui, tant sur le plan moral qu’économique, est très dommageable.
Le deuxième exemple concerne les études globales entreprises par l’OMS, le BIT et d’autres organisations internationales et qui démontrent que, sur les 2.78 millions de morts chaque année dans le monde à cause du travail, 2.4 millions sont consécutives à des maladies et seulement 380'000 à des accidents [3]. Donc, pour un accident fatal, il y aurait plus de 6 maladies mortelles. En Grande-Bretagne, la proportion de maladies mortelles dues au travail a même été estimée à 100 fois celle des accidents [4].
Et finalement, le troisième exemple concerne les chiffres de la Suva. Cette caisse spécialisée dans les accidents mais également chargée d’assurer la sécurité au travail recense à peine plus de 2'000 cas de maladies professionnelles chaque année contre environ 260'000 accidents [5]. Même si on ne peut projeter les proportions des accidents et maladies mortels sur l’ensemble des accidents et maladies professionnels, l’ordre de grandeur doit être le même. Il devrait donc y avoir environ 10 fois plus de maladies que d’accidents professionnels et l’assurance en recense 100 fois moins ! On mesure ainsi l’étendue de la sous-estimation des maladies professionnelles, ce qui explique en grande partie l’invisibilité de la santé au travail dans la société.
Des maladies exclues des assurances sociales
Toutes ces maladies en lien avec le travail et non reconnues comme « professionnelles » tombent ainsi dans le domaine de la santé publique. A cela viennent s’ajouter les maladies des chefs d’entreprise et des directeurs qui n’entrent pas dans le cadre légal de la protection des travailleurs. Elles sont beaucoup plus nombreuses qu’on ne l’imagine et ont un impact négatif sur la santé des collaborateurs et sur celle de l’entreprise [5].
En d’autres termes, la santé au travail est une composante essentielle de la santé publique puisque la très grande majorité des maladies en lien avec le travail ne sont pas prises en charge par le système de sécurité sociale et concerne donc la population générale.
La figure 2 illustre de manière humoristique cette problématique : un ramoneur va chez son médecin pour des problèmes respiratoires et la première question du médecin concerne le tabac et non la profession ! Il est intéressant de rappeler qu’il y a plus de 300 ans, le père de la médecine du travail, le médecin Bernardino Ramazzini, préconisait à ses collègues de poser toujours comme première question à leur patient : « Quel métier faites-vous ? ». Or, force est de constater que 300 ans plus tard, ce n’est toujours pas la première question du médecin !

Figure 2. Les maladies professionnelles ne sont pas reconnues
La particularité helvétique et le déni politique
Chaque pays a sa propre politique dans la manière dont il intègre ou non la santé au travail dans la santé publique. Alors qu’il apparaît à première vue que les enjeux de l’un et l’autre de ces domaines sont parfaitement clairs et indissociables, la réalité est beaucoup plus complexe et très loin d’être limpide.
Depuis toujours, la Suisse a fait le choix de limiter la santé et la sécurité au travail aux seuls aspects légaux concernant le travail (loi sur le travail et assurance sociale pour les accidents et les maladies). En 2006, elle a été le seul des 178 pays représentés au BIT à refuser d’entrer en matière sur la Convention N° 187 « Cadre promotionnel pour la santé et la sécurité au travail ». Elle a totalement ignoré, l’année suivante, les recommandations de l’OMS dans son « Plan d’action globale pour la santé des travailleurs ». En d’autres termes, la Suisse ne veut pas se doter d’une politique en matière de santé au travail qui aurait évidemment un lien avec sa politique de santé publique. Cette volonté est illustrée aussi par la structure et la politique de l’Office fédéral de la santé publique qui n’a prévu aucun département ni lignes directrices pour la santé au travail.
Il n’est pas question ici de rechercher les raisons qui poussent le Conseil fédéral à maintenir cette attitude, mais plutôt à en expliquer les conséquences sur le plan humain et social.
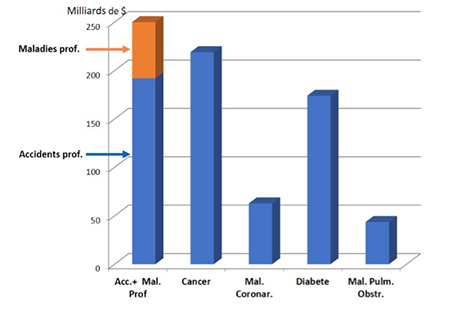
Nous l’avons déjà évoqué plus haut, l’énorme sous-estimation des dégâts sur la santé provoqués par le travail rend la santé au travail pratiquement invisible dans le paysage social du pays et par conséquent dans l’esprit et la conscience de la population et des « décideurs » eux-mêmes. Sur le plan politique, cela se traduit par un manque de prise de conscience de l’étendue du problème et de son impact, non seulement sur la santé, mais aussi sur l’environnement et sur l’économie. Des études de la charge économique des accidents et maladies professionnels en coûts directs et indirects sur la société [6] ont démontré que, même sur la base des chiffres « officiels » sous-estimés des maladies professionnelles, cette charge économique dépasse de loin les coûts de grands fléaux comme le cancer, les maladies cardio-vasculaires, les maladies pulmonaires obstructives ou le diabète, comme l’illustre la Figure 3. On imagine ainsi qu’avec des chiffres plus « réels » sur les maladies liées au travail, la charge économique sur toute la société est considérable et se répercute sur les entreprises, la collectivité et les individus.
Figure 3. Charge économique annuelle des grands fléaux sanitaires de pays « développés ». Exemple des Etats-Unis d’Amérique [7]
Ce déni politique aboutit à une absence de véritable prise en charge officielle, globale et cohérente de la santé au travail et impacte l’économie, la santé de la population active et l’environnement. Le système légal, essentiellement couvert par la Loi sur le travail (LTr) et celle sur l’assurance accident (LAA) permet d’agir sur une partie des problèmes dans un cadre limité. Même si le Secrétariat d’Etat à l’économie [8] et d’autres structures annexes, telle « Promotion Santé Suisse » (fondation de droit privée soutenue par les cantons et les assureurs) viennent apporter leur concours dans ce cadre, la Suisse manque cruellement d’une véritable politique de santé au travail et des moyens pour la mettre en œuvre. C’est l’Office fédéral de la santé publique qui pourrait conduire une vraie politique en collaboration avec les départements en charge des finances, de l’économie et de l’environnement.
Le monde du travail évolue, les silos se lézardent
Il faut bien le reconnaître, la situation actuelle devient de plus en plus anachronique. L’explosion des technologies numériques, ne serait-ce qu’à travers les réseaux sociaux, participe à une plus grande diffusion des connaissances, ce qui favorise l’émergence d’une meilleure prise de conscience des enjeux de la santé au travail. L’épidémie, toujours croissante, des souffrances en lien avec les risques psychosociaux illustre parfaitement le paradoxe actuel : les connaissances scientifiques et médicales sur ces risques sont approfondies et les méthodes pour les maîtriser sont connues depuis longtemps mais ils ne diminuent pas ! Pourquoi ? A mon sens, la réponse est simple : les « décideurs » n’ont pas encore pris conscience de l’ampleur du problème et de ses conséquences sur le bon fonctionnement des entreprises. Ils sont dans un autre silo ! Dans ce cas, les « décideurs » sont principalement les chefs d’entreprise, les managers et les directeurs des ressources humaines, sans oublier les « politiques ». Ce n’est pas l’objet de cet article d’approfondir cette problématique, mais uniquement d’illustrer par cet exemple le fait que tant que les vastes dimensions de la santé au travail ne seront pas prises en compte par ceux qui « dirigent » et que les silos du management, de la santé publique, de l’économie, de l’environnement restent sans connexions les uns avec les autres, la situation risque même d’empirer.
Malgré ce contexte défavorable, certains silos commencent à se fissurer, permettant un début d’évolution. Ainsi, les méthodes de management s’adaptent peu à peu aux aspirations de la jeune génération en corrigeant les abus des méthodes « traditionnelles » basées sur le contrôle, les procédures et la standardisation qui, appliquées par des managers « toxiques », ont montré leurs limites et participent de manière prépondérante aux risques psychosociaux et aux dysfonctionnements de l’entreprise. Les écoles de management s’ouvrent aux nouvelles méthodes de gestion, plus humaines et bienveillantes, laissant une plus large marge de manœuvre aux employés pour stimuler leur créativité et leur engagement. Elles enseignent un nouveau type de leadership basé sur la confiance, l’empathie, l’entraide et l’esprit d’équipe. Le président de l’IMD [9] à Lausanne, Jean-François Manzoni, explique que dans le contexte du leadership et de la culture d’entreprise, performance et bienveillance vont de pair [10].
De même, de plus en plus d’entreprises intègrent cette évolution en simplifiant les structures hiérarchiques, en responsabilisant les employés, dans des environnements propices à la collaboration et à la créativité et dans un climat de confiance et d’émulation. Victor Laloux, ancien consultant en management chez McKinsey & Co, a cherché ces « nouvelles entreprises » qui montrent la voie et qui « ont une âme », selon sa propre expression. Dans son livre devenu un best seller [11], il démontre par exemple que la confiance est un élément-clé dans ces entreprises. De même, un psychologue renommé dans le champ de la psychologie positive, Jacques Lecomte, a passé en revue des centaines d’études scientifiques qui prouvent que ces valeurs émergentes sont bénéfiques. Et il a publié un livre au titre évocateur : « Les entreprises humanistes : Comment elles vont changer le monde » [12].
L'approche holistique
Ces changements dans le monde du travail vont vers une approche beaucoup plus holistique des problèmes que précédemment, les fameux silos commencent à s’interconnecter et la santé au travail ne peut plus rester dans le ghetto des lois et de l’assurance sociale dans lequel on l’a trop longtemps enfermée. Elle appartient à part entière à la santé publique et doit y occuper une place importante et y avoir une forte visibilité. La population active constitue la majorité de l’ensemble de la population et c’est elle qui contribue de manière essentielle à la « bonne santé » de notre société. Elle doit donc être reconnue et traitée comme la plus précieuse richesse du pays.
[1] Commission internationale de santé au travail (2002 - 2ème édition) – Code international d’éthique pour les professionnels de la santé au travail – Rome, Italie. Version 2004 en format pdf
[2] Guillemin M. (2011) Les dimensions insoupçonnées de la santé au travail – Paris, L’Harmattan
[3] Hämäläinen P, Takala J, Boon Kiat T. (2017) Global estimates of occupational accidents and work-related illnesses 2017 – Work Safety and Health Institute, Singapore.
[4] BOHS (2015), en ligne [connecté le 16.05.2018]
[5] Il existe, en France, un Observatoire sur la santé des dirigeants appelé Amarok, qui a une antenne en Suisse à la Haute Ecole de Gestion de Fribourg (Prof. M. Rossi), mais qui n’a pas reçu tout le soutien nécessaire à ses recherches.
[6] Statistiques des accidents LAA 2016, en ligne [connecté le 10.05.2018]
[7] SECO, Centre de compétence de la Confédération pour toutes les questions de politique économique.
[8] Leigh JP. (2011). Economic burden of occupational injury and illness in the United States. Milbank Quarterly 89: 628-772. Abstract [connecté 04.11.2017]
[9] IMD : International Institute for Management Development
[10] Manzoni JF. (2018). À l’IMD, nous faisons évoluer les cultures managériales. Interview par Thierry Vial, Réd en chef, 21 mars 2018. PME Magazine, mars 2018.
[11] Laloux V. (2014). Reinventing Organizations : vers des communautés de travail inspirées. Ed. fr. 2015. Paris, Ed. Diateino, 360 p.
[12] Lecomte J. (2016). Les entreprises humanistes : comment elles vont changer le monde. Paris, Ed Les Arènes, 526 p.
Votre avis nous intéresse
Comment citer cet article ?
Michel Guillemin, «Santé au travail : le déni des politiques publiques», REISO, Revue d'information sociale, mis en ligne le 16 août 2018, https://www.reiso.org/document/3326

 Bureaux partagés en sous-location à Lausanne-centre, dans un environnement propice aux échanges et aux synergies, notamment avec des associations axées sur la famille.
Bureaux partagés en sous-location à Lausanne-centre, dans un environnement propice aux échanges et aux synergies, notamment avec des associations axées sur la famille.